患者女性,26岁,主因“胸痛1天”入院。
现病史:患者入院前1天前无明显诱因出现持续性胸痛,以右侧季肋区为重,为剧烈刺痛,无放射痛,与呼吸、活动无关,后出现晕厥,约1分钟左右,无明显咳嗽、咳痰,无发热、盗汗,无咯血,无呼吸困难。就诊于我院急诊,查胸部CT:右侧胸腔积液、右肺膨胀不全、右肺中叶内侧段肿块、贫血状态,考虑“胸腔积液、肺部阴影”,为进一步诊治收住院。患者自发病以来,精神差,饮食及睡眠差,大小便无明显异常,体重无明显异常。
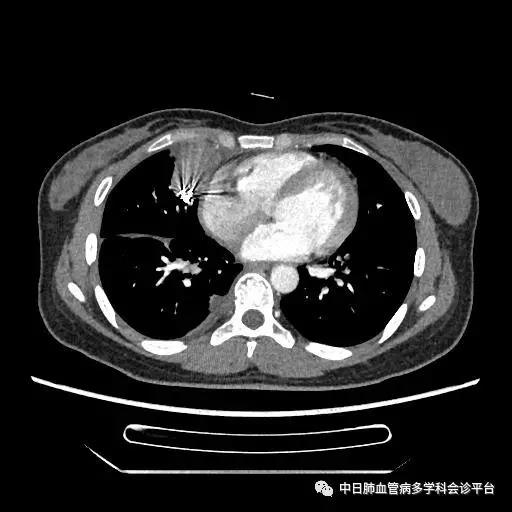
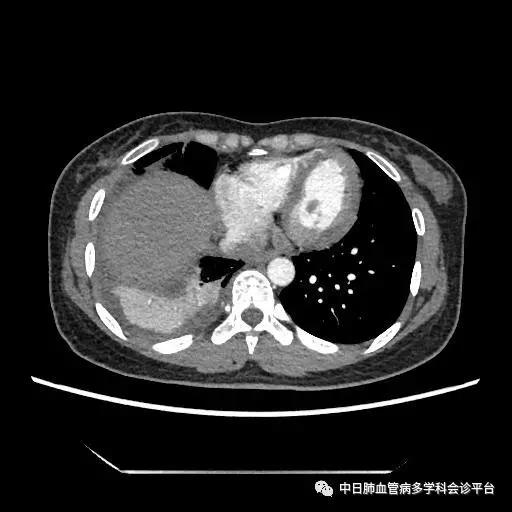
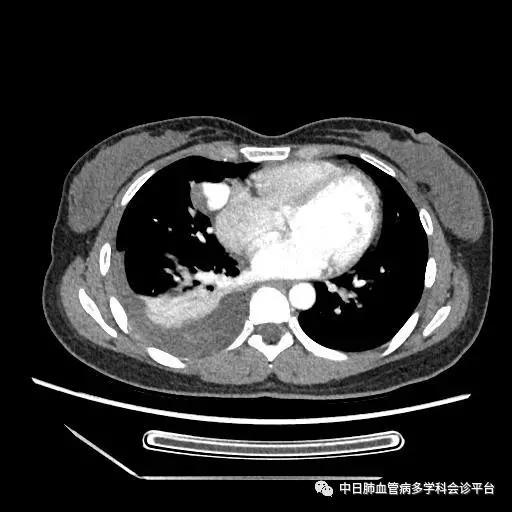
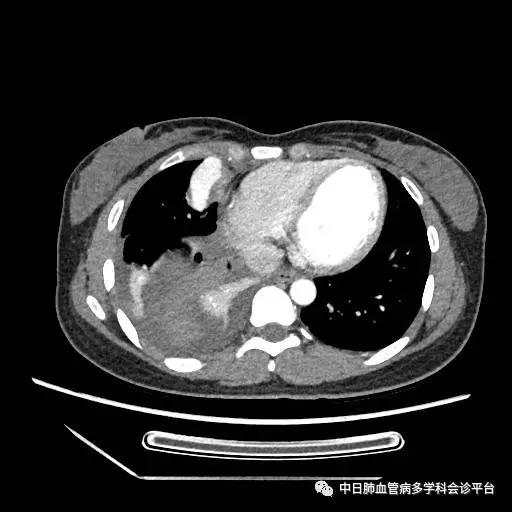
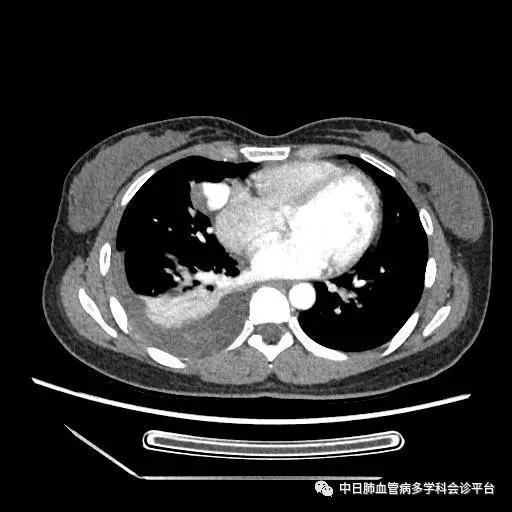
胸部CT(2016-10-24)
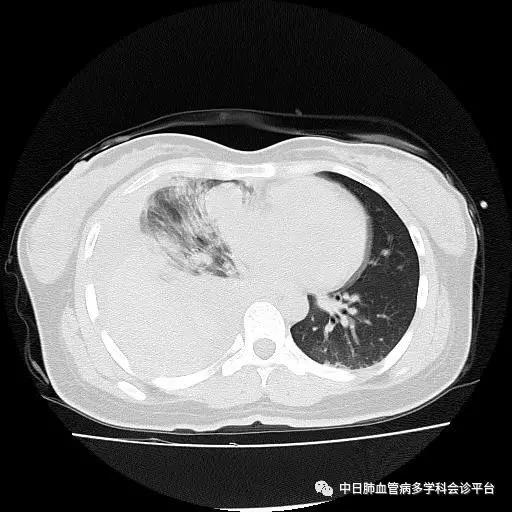
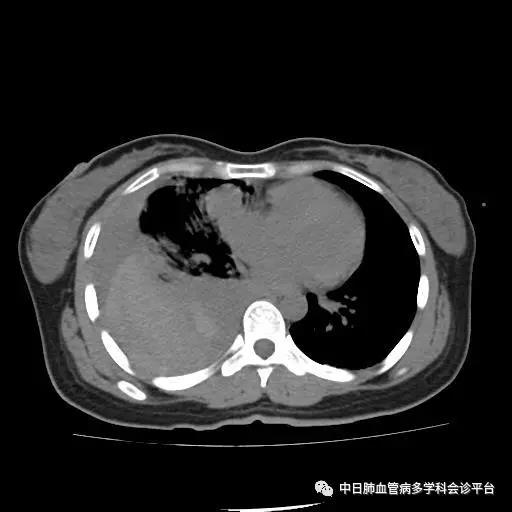
既往史:3年前行剖腹产术,否认高血压病、糖尿病史,否认心脏病、脑血管疾病史,否认神经精神疾病史,否认肝炎史、结核史、疟疾史,预防接种史不详,否认外伤史、输血史,无食物或药物过敏史。
个人史、婚育史、家族史无特殊。
入院查体:T 36.5℃,P70次/分,R 20次/分,Bp 90/60mmHg。神情,精神差,贫血貌,结膜苍白,呼吸运动右侧减弱,右侧肋间隙增宽,右下肺叩诊浊音,未闻及呼吸音,左肺呼吸音清,未闻及干湿啰音,心律齐,各瓣膜听诊区未闻及病理性杂音,腹平软,无压痛,肝脾肋下未触及,双下肢无水肿。
入院诊断:
1、右侧胸腔积液
2、肺部阴影性质待查?
3、轻度贫血
入院辅助检查:
1. 血常规:WBC 10.98×109/L,NEUT 90.7%,HGB 107g/l,PLT 153×109/l。
第一次右侧胸腔置管引流(入院1-3天),共引流血性液体约1300ml。
再次右侧胸腔置管引流(入院第10-14天),共引流血性液体约1700ml。
2. 胸水常规:外观血性,比重1.04,有核细胞数2880mm^3,单核40%,多核60%。
3. 胸水生化:总蛋白定量59g/L,糖3.72mmol/L,氯109mmol/L。
4. 胸水肿瘤标志物:CA125 237U/ml。胸水: LDH 12 U/L。
5. 胸水细胞学:细胞总数15×104/L,中性粒细胞和淋巴细胞比例升高。
6. 胸水病理:(胸水)未见癌细胞。
7. 心脏超声:心脏结构及功能未见异常。
我们的问题及投票结果:
诊断分析:
临床病例特点:
(1). 青年女性,急性起病。
(2). 主要表现为右侧剧烈胸痛,并出现晕厥一次。
(3). 查体右侧胸腔积液体征。
(4). 既往无慢性基础疾病病史。
(5). 超声示心脏结构和功能正常,胸部CT示右侧大量胸腔积液,右肺部阴影。
(6). 胸腔引流提示血性胸腔积液。
关于本病人的诊治思路:
1. 血性胸腔积液的鉴别诊断
结合上述病例特点,患者胸痛原因为血性胸腔积液导致的胸膜刺激,血性胸腔积液常见病因为结核、肿瘤、外伤、肺栓塞等,有时需要与胸膜穿刺损伤所致的血性胸腔积液鉴别,此患者①无明确的外伤史;②无发热、消瘦和盗汗等结核中毒症状;③胸腔积液LDH水平较低,未找到肿瘤细胞,而恶性胸腔积液常见于恶性肿瘤胸膜转移和胸膜间皮瘤,LDH常明显升高,有时胸腔积液中可找到肿瘤细胞。因此外伤因素可以除外,亦不符合结核和恶性肿瘤的一些临床特点。患者为急性起病,并且发病时出现剧烈胸痛、晕厥,临床需高度警惕急性肺栓塞。
2. 肺部阴影的鉴别诊断
此病例诊断的转折点是超声心动图及右心声学造影示肺血管水平右向左大量分流。回过头来我们再仔细阅读胸部CT平扫时,所见的肺部阴影为瘤样扩张的肺血管,并非恶性占位性病变,CTPA没有见到明显的肺栓塞征象,因此可以除外肺栓塞诊断。患者大量深红色血性胸腔积液,结合突发胸痛、晕厥的临床表现,入院后第2天血常规示血色素降至81g/L,考虑为急性胸腔出血,至于胸腔内出血的原因,成为下一个锁定的目标。
3. 肺血管分流性病变
超声心动图及右心声学造影示肺血管水平右向左大量分流。进一步胸部增强CT显示右肺中叶动静畸形并瘤内附壁血栓形成,右侧胸腔积液,右下肺膨胀不全。患者右肺动静脉瘘瘤样扩张血管贴近脏层胸膜,出血原因考虑为右肺动静脉瘘破裂出血。行肺动脉造影可见右肺动脉中叶内侧支(RPA5)动静脉畸形,超选后应用COOK微弹簧圈行右肺动脉中叶内侧支(RPA5)栓塞术。肺动脉栓塞术后复查血常规血色素逐渐上升至94g/L,复查CPTA:主肺动脉及各叶段肺动脉未见明确肺栓塞征象;右肺中叶AVM术后,瘤体闭塞,内侧段肺梗死灶;右侧胸腔积液较前明显减少,右下肺膨胀不全。
最后诊断:
右肺动静脉瘘破裂出血
讨论及思考:
本患者为青年女性,以胸痛、晕厥、肺部阴影、血性胸腔积液为主要特点,临床上经常会先入为主地考虑到结核、肿瘤、肺栓塞等病变。影像学上显示出的肺部肿块影,部分可见到与之相连的血管,经常易误诊为肺肿瘤、肺结核、感染等疾病,本例患者如盲目行穿刺检查,必然造成严重后果。
肺动静脉瘘(即肺动静脉畸形)指肺动脉与肺静脉直接相通形成动静脉短路,短路的肺血管逐渐扩大纡曲或形成血管瘤。病因多为先天性,由于胚胎发育时肺动脉支与静脉丛间的血管间隔形成发生障碍,毛细血管发育不全或退化,肺动静脉之间直接形成交通;也可为后天获得性,如创伤、肝硬化、血吸虫、转移癌累积肺血管而引起。
肺动静脉瘘任何年龄均可发病,以青年多见,临床症状轻重取决于肺动静脉瘘的病理变化及右向左分流量的多少。分流量小者可无症状,仅在肺部X线检查时发现。分流量大者由于肺动静脉瘘造成肺动脉血液未经氧合直接进入肺静脉致血氧饱和度降低,出现心悸、气促、紫绀、杵状指。肺动静脉瘘的破裂可引起咯血。胸痛可因病变破裂出血位于肺脏层胸膜下或血胸所致。还可出现反常栓塞,在肺动静脉瘘的情况下,原先可以被肺部毛细血管网滤过的栓子可直接通过瘘口将原本引起肺栓塞的栓子带入左心房、左心室从而进入体循环,向上可能会引起脑栓塞,向下可能会引起下肢动脉栓塞。
肺动静脉瘘一旦确诊,应该积极治疗,如介入栓塞、手术治疗。手术切除畸形血管是根治性治疗,可根据病变大小分别行肺叶、肺段或局部切除;肺动静脉瘘的栓塞治疗技术要求较高;肺动脉壁薄,扩张度大,栓子不易固定,肺动静脉瘘无屏障作用,容易脱落、误栓,栓塞治疗需要一定设备和治疗经验。
胸部增强CT:右肺中叶动静畸形并瘤内附壁血栓形成,右侧胸腔积液,右下肺膨胀不全。
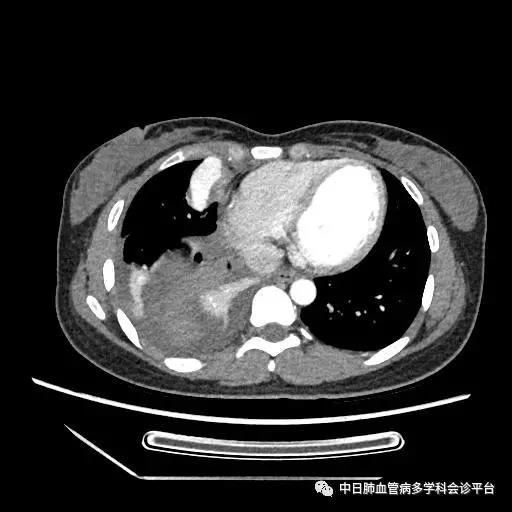
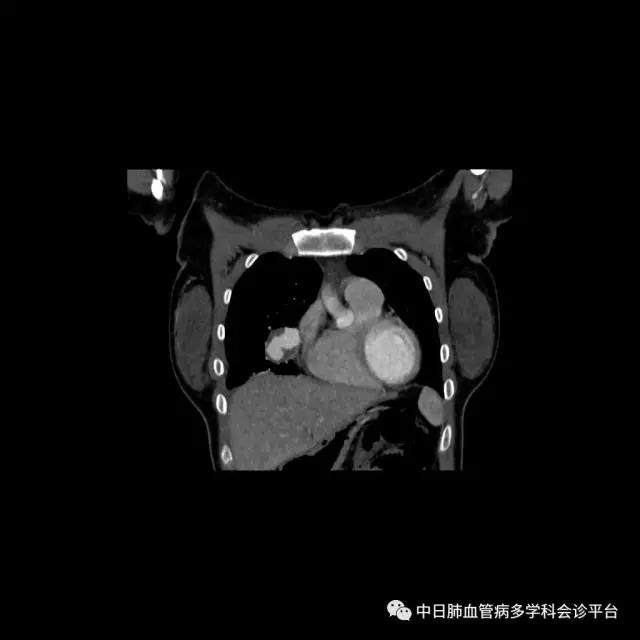
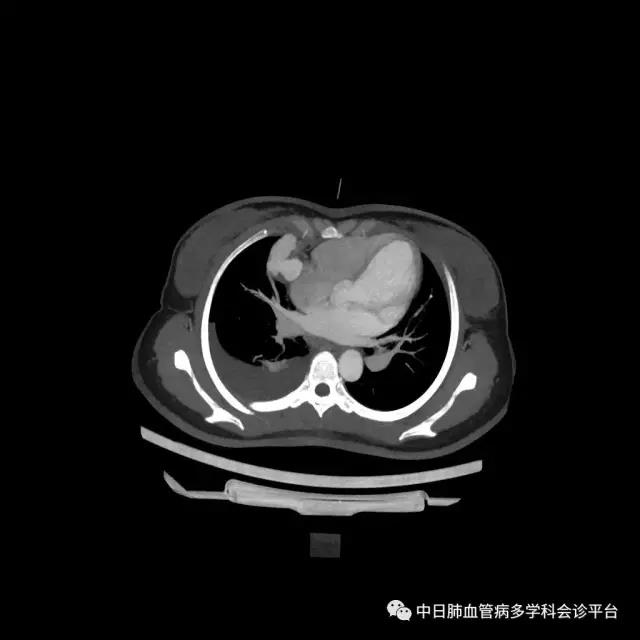
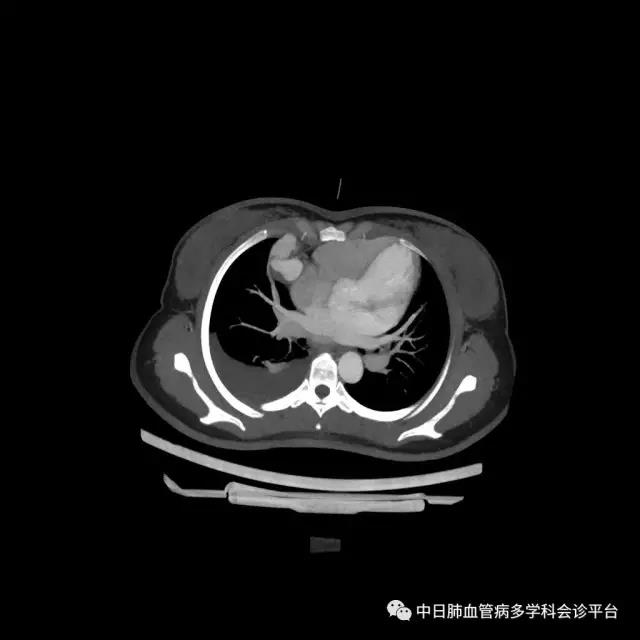
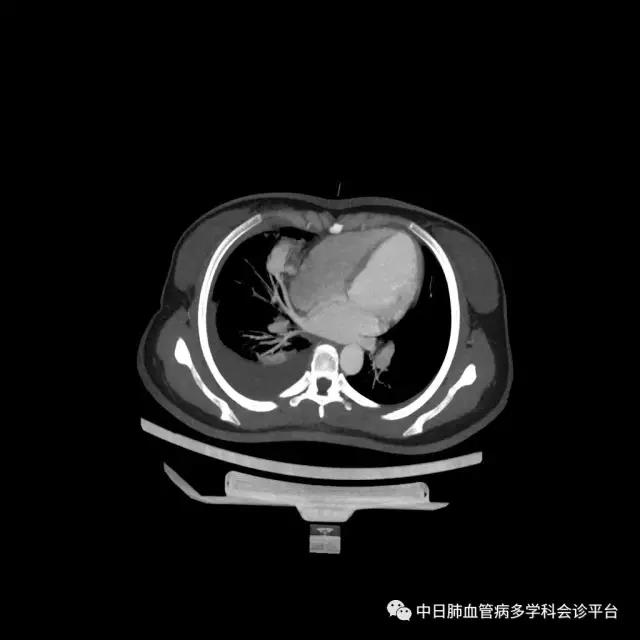
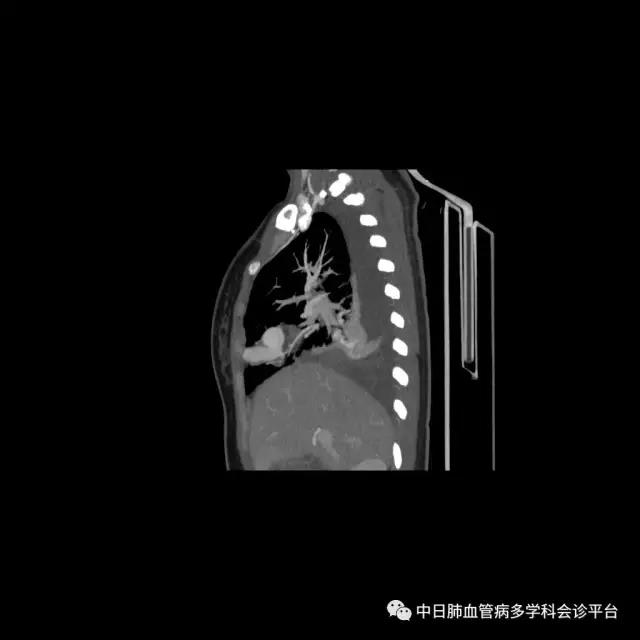
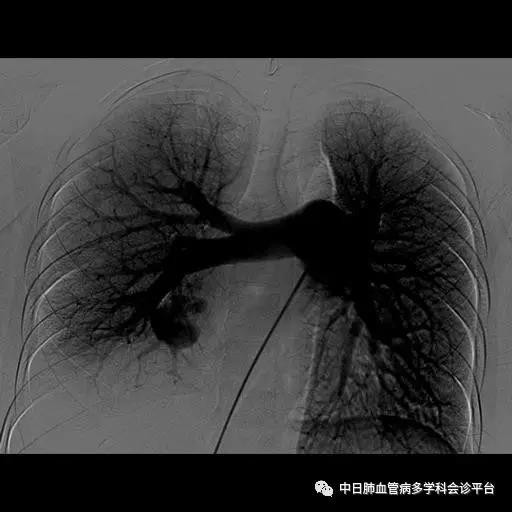
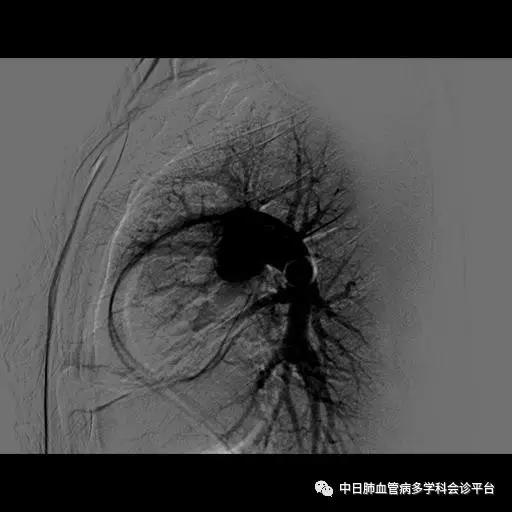
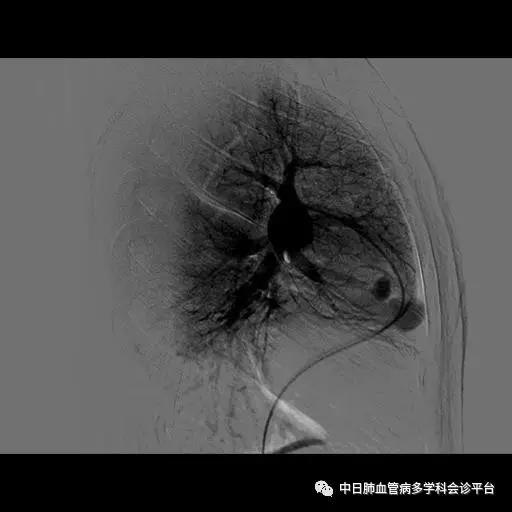
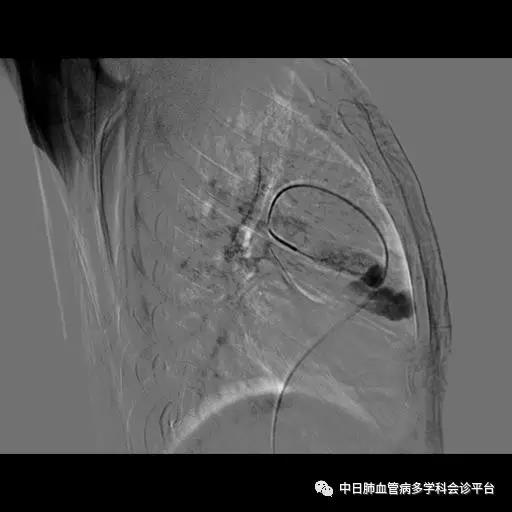
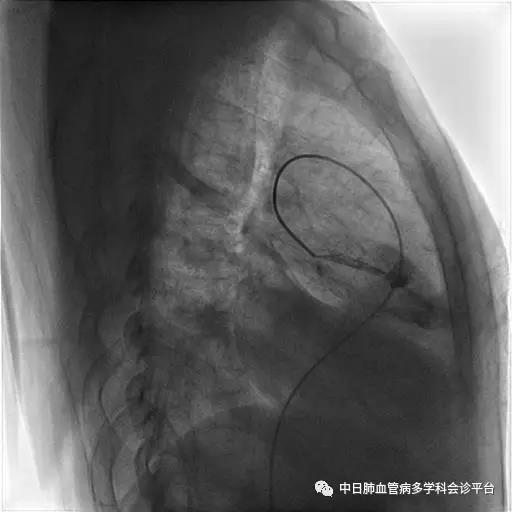
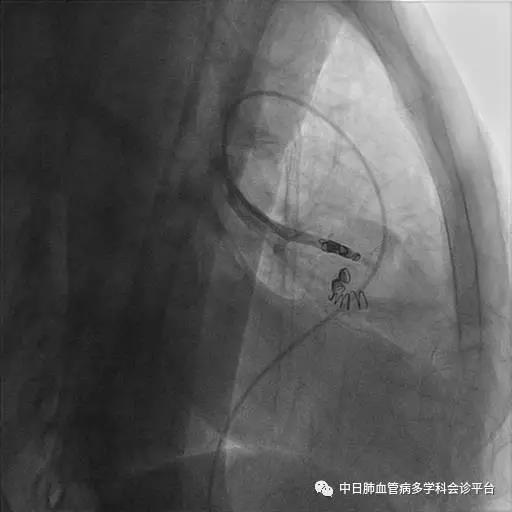
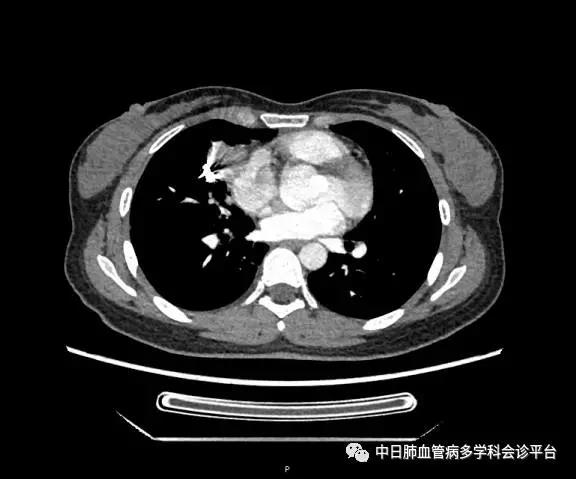
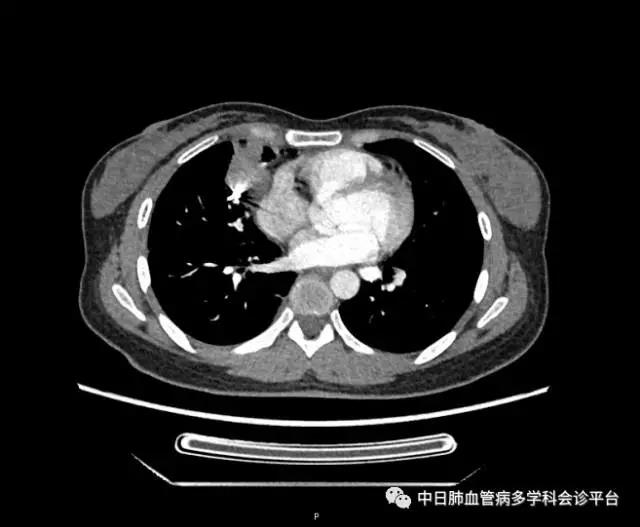
肺动脉栓塞术后复查血常规血色素逐渐上升至94g/L,复查CPTA:主肺动脉及各叶段肺动脉未见明确肺栓塞征象;右肺中叶AVM术后,瘤体闭塞,内侧段肺梗死灶;右侧胸腔积液较前明显减少,右下肺膨胀不全。